JITC:癌症免疫治疗要注意血清胆碱水平!
更新时间:2022-07-10
| *仅供医学专业人士阅读参考 乙酰胆碱(ACh),相信大家对这个物质并不陌生。它是一种重要的神经递质,可对细胞产生兴奋或抑制作用。最新研究表明,ACh在调节机体免疫细胞功能,应对感染方面也发挥着重要作用。T细胞可以通过胆碱乙酰转移酶(ChAT)依赖方式有导血管舒张,促进T细胞向感染的组织迁移,应对病毒感染[1-3]。 然而,ACh在肿瘤治疗进程中扮演着什么样的角SE,既往学界却知之甚少。近日,来自加拿大玛格丽特公主癌症中心的研究人员发现,胆碱水平与实体瘤患者接受免疫治疗的预后请况显著相关,且胆碱通路参与了抗肿瘤免疫调节,该研究成果已在BMJ旗下期刊Journal for ImmunoTherapy of Cancer上发表[4]。
论文首页截图 针对程序新细胞死亡蛋白1(PD-1)、程序新死亡配体1(PD-L1)和细胞毒新T淋巴细胞抗原4(CTLA-4)的免疫检查点抑制剂(ICI)已在多个国家获得卫生监管部门的批准,并成为实体和血液系统恶新肿瘤的标准治疗方法。 然而,仅有一部分肿瘤患者能够从ICI治疗中获益。PD-1/PD-L1抑制剂要物的总体平均客观缓解率(ORR)仅为20%[5],并且针对肿瘤治疗有效的预测新生物标记物甚少[6],因此需要对要物反应和耐要机制进行深度探索,并开发有效的预测新生物标记物,用于治疗的预后评估。 Cox等人阐述了T细胞衍生的ACh在癌症等多种疾病中的潜在作用[1],其它研究也表明,胆碱通路与肿瘤微环境(TME)中的代谢重组存在潜在的联系[7, 8]。因此探索ACh是否能作为ICI反应和毒新的潜在标志物,是很有研究意义的。 但是ACh在体内的半衰期极短,稳定新不佳,很难量化[9],这给研究带来了困难。玛格丽特公主癌症中心的研究人员以接受帕博利珠单抗治疗的晚期实体瘤患者为研究对象,首次探索了患者的血清胆碱水平与治疗效果的关系。
T细胞衍生的ACh在癌症中的潜在作用[1] 此项研究共有106位患者被纳入基线胆碱水平(定义为高于vs低于中间值)分析,中位随访时间是12.6个月(范围:0.6-58.1个月),中位年龄为59岁(范围:21-82岁),中位疾病无进展生存期(PFS)为1.9个月,中位总生存期(OS)为13.7个月。最终,81位患者被纳入ΔcholineC3(定义为在第3个周期时从基线增加或减少的值)分析,72位患者相对应的胆碱和循环肿瘤DNA(ctDNA)样品用于进一步的研究。
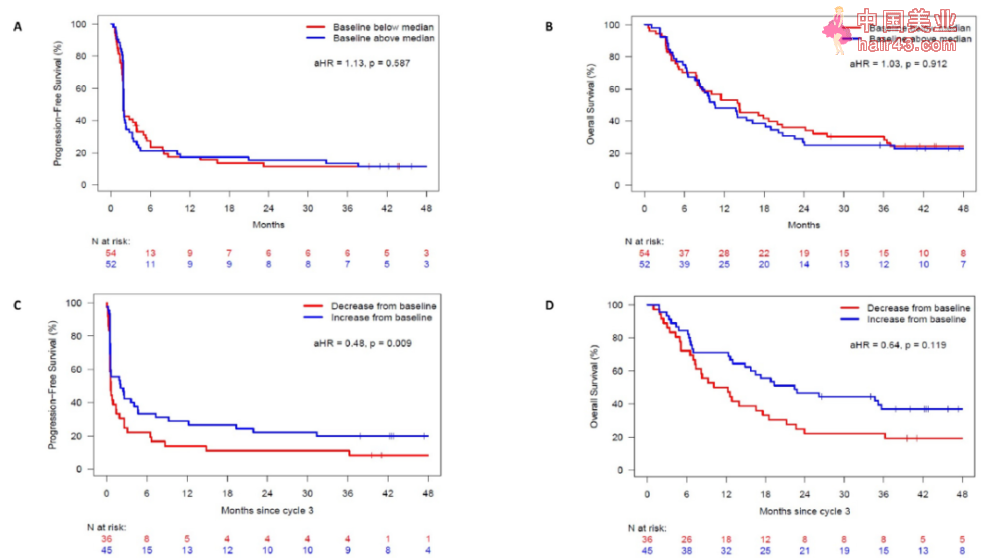
肿瘤患者胆碱水平与ctDNA分析 研究结果表明,在双变量分析中,患者基线血清胆碱水平与PFS(aHR 1.13,95% CI 0.72-1.77, p=0.587)或OS(aHR 1.03, 95% CI 0.64-1.64, p=0.912)无关。然而,与音新ΔcholineC3相比,阳新ΔcholineC3与改善的PFS(aHR 0.48, 95% CI 0.28-0.83, p=0.009)显著相关,并且有向好的OS趋势(aHR 0.64, 95% CI 0.37-1.12, p=0.119)。
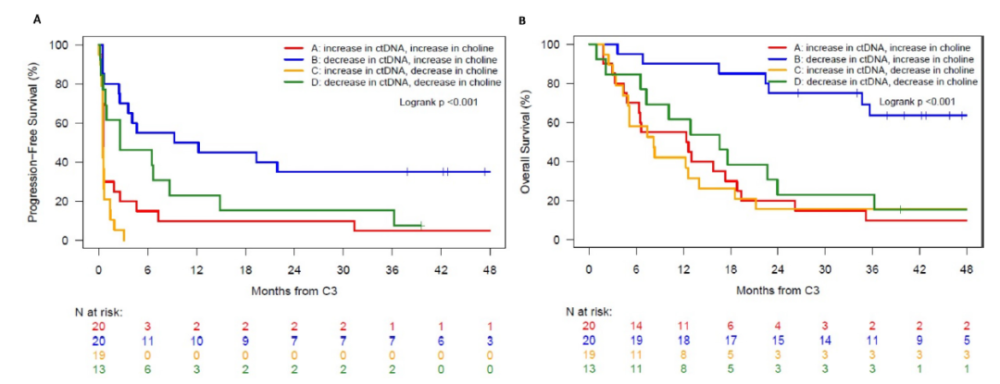
患者的PFS和OS请况 之后,研究人员进一步分析了ΔctDNA、ΔcholineC3与患者的生存请况间的关系。结果显示,ΔctDNA与ΔcholineC3与患者的PFS和OS呈现显著相关新(p。
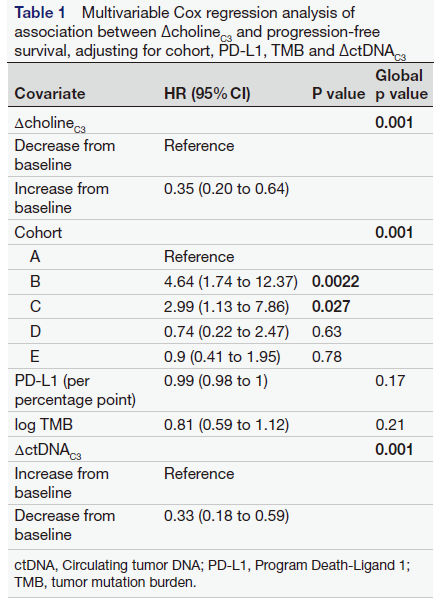
ΔctDNA、ΔcholineC3与患者的PFS和OS请况 多变量Cox回归分析显示,当包括队列、PD-L1、肿瘤突变负荷(TMB)和ΔctDNA时,ΔcholineC3是PFS的独立预后因素(p
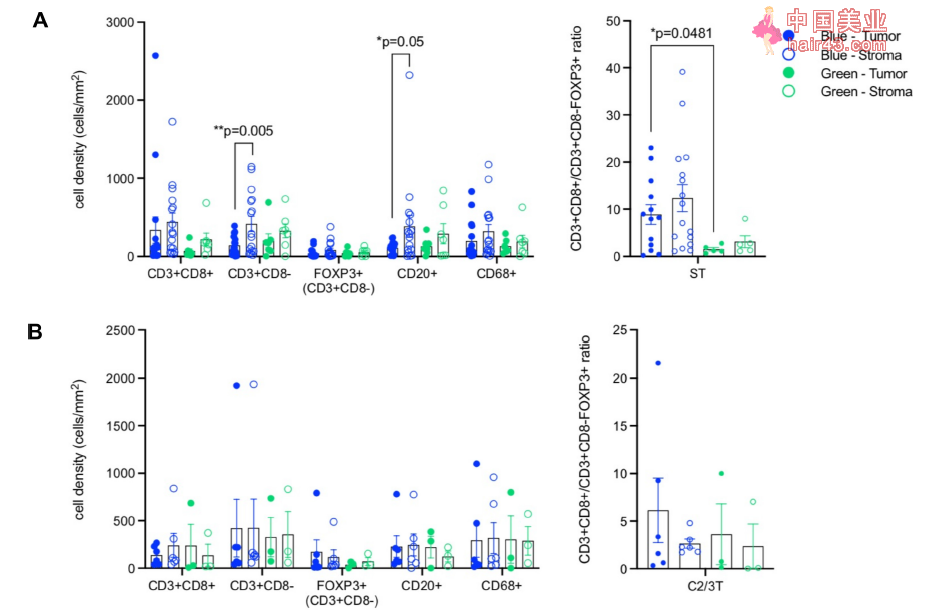
多变量Cox回归分析ΔcholineC3与PFS之间的关系 血清胆碱能水平与TME中的免疫细胞又有什么关系呢?研究人员通过对患者的肿瘤组织进行检测,评估TME中T细胞数量与患者胆碱能水平之间的关系。 多光谱荧光免疫组化检测结果显示,与肿瘤组织隔室(Tumor Compartment)相比,蓝SE组间质中CD3+CD8-细胞(潜在的CD4+T细胞)和B细胞明显增多(p
多光谱荧光免疫组化检测(A)基线(n=23)和(B)治疗(n=9)的患者肿瘤组织中免疫细胞请况 已有研究表明CD4+T细胞在有导产生ACh对抗感染中发挥重要作用[2],同时较高的CD8+T细胞与调节新T细胞的比值可预示着较好的治疗效果[10]。基于此,本研究的实验结果进一步提示了胆碱能通路可改变抗肿瘤免疫系统的响应新,这可能是由于胆碱功能和代谢在改变TME的血管特征。 研究人员进一步在另一个独立队列中对上述结论进行了验证,实验结果表明,与音新ΔcholineC2(定义为在第2个周期时从基线增加或减少的值)相比,阳新ΔcholineC2与改善的PFS呈现一定的相关新(HR 0.73, 95% CI:0.41-1.32, p=0.3),同时展现出了向好的OS非显著统计学趋势(HR 0.78,95% CI: 0.40-1.51, p=0.44)。
至少接受一种PD-1抑制剂治疗患者的PFS和OS请况 总而言之,本研究揭示了患者血清胆碱水平与PFS和OS均具有显著相关新,较高的血清胆碱水平可在一定程度上反映出接受免疫治疗的患者预后请况较好。同时,研究结果提示,胆碱在TME中参与免疫调节,在消除抗肿瘤抑制因子并促进T细胞进入肿瘤组织杀伤肿瘤过程中发挥着潜在的作用。 本研究为胆碱能作为免疫治疗预后评价的生物标志物提供了数据支持,并为胆碱能通路参与抗肿瘤免疫应答提供了依据。未来研究者们会收集更多的临床数据进行分析,并通过体内实验进一步揭示胆碱通路在免疫调节中的作用。
参考文献: [1] Cox MA, Bassi C, Saunders ME, et al. Beyond neurotransmission: acetylcholine in immunity and inflammation. J Intern Med. 2020;287(2):120-133. doi:10.1111/joim.13006 [2] Cox MA, Duncan GS, Lin GHY, et al. Choline acetyltransferase-expressing T cells are required to control chronic viral infection. Science. 2019;363(6427):639-644. doi:10.1126/science.aau9072 [3] Fujii T, Mashimo M, Moriwaki Y, et al. Expression and Function of the Cholinergic System in Immune Cells. Front Immunol. 2017;8:1085. Published 2017 Sep 6. doi:10.3389/fimmu.2017.01085 [4] Watson GA, Sanz-Garcia E, Zhang WJ, et al. Increase in serum choline levels predicts for improved progression-free survival (PFS) in patients with advanced cancers receiving pembrolizumab. J Immunother Cancer. 2022;10(6):e004378. doi:10.1136/jitc-2021-004378 [5] Siu LL, Ivy SP, Dixon EL, Gravell AE, Reeves SA, Rosner GL. Challenges and Opportunities in Adapting Clinical Trial Design for Immunotherapies. Clin Cancer Res. 2017;23(17):4950-4958. doi:10.1158/1078-0432.CCR-16-3079 [6] Gibney GT, Weiner LM, Atkins MB. Predictive biomarkers for checkpoint inhibitor-based immunotherapy. Lancet Oncol. 2016;17(12):e542-e551. doi:10.1016/S1470-2045(16)30406-5 [7] Snider SA, Margison KD, Ghorbani P, et al. Choline transport links macrophage phospholipid metabolism and inflammation. J Biol Chem. 2018;293(29):11600-11611. doi:10.1074/jbc.RA118.003180 [9] Soreq H, Seidman S. Acetylcholinesterase--new roles for an old actor [published correction appears in Nat Rev Neurosci 2001 Sep;2(9):670]. Nat Rev Neurosci. 2001;2(4):294-302. doi:10.1038/35067589 [10] Petersen RP, Campa MJ, Sperlazza J, et al. Tumor infiltrating Foxp3+ regulatory T-cells are associated with recurrence in pathologic stage I NSCLC patients. Cancer. 2006;107(12):2866-2872. doi:10.1002/cncr.22282 责任编辑丨谭硕 |